儿童癫痫持续状态协作组
执笔(排名不分先后):
王艺(复旦大学附属儿科医院神经内科)、孙若鹏(山东大学齐鲁医院儿童医疗中心神经科)、陆国平(复旦大学附属儿科医院重症医学科)、王佶(复旦大学附属儿科医院神经内科)、陈伟明(复旦大学附属儿科医院重症医学科)、王天祺(复旦大学附属儿科医院神经内科)
审校(排名不分先后):
姜玉武(北京大学第一医院儿科)、秦炯(北京大学人民医院儿科)、黄绍平(西安交通大学第二附属医院儿科)、王学峰(重庆医科大学附属第一医院神经内科)
癫痫持续状态(Status epilepticus,SE)是以持续癫痫发作并可能造成神经系统甚至多脏器损伤为特征的儿童神经系统危重症之一,年发病率为17/10 万~23/10 万,中国儿童癫痫持续状态协作组进行的全国多中心儿童SE 回顾性研究发现病死率为3%,且遗留不同程度神经功能障碍。SE 的病因繁多,治疗的目标是迅速终止发作,及时规范的治疗可降低病死率并改善预后。因此,通过以“儿童/pediatric/children、癫痫持续状态/status epilepticus、诊断/diagnosis、治疗/treatment”为关键词,对国内外SE 诊治相关文献进行检索、评价及总结,基于国内外SE 诊疗相关指南、临床研究新进展等证据,结合儿童癫痫持续状态协作组专家的临床诊治经验及意见,撰写本共识以指导和规范儿童SE 诊疗。
1 定义及分类
2015 年国际抗癫痫联盟(International League Against Epilepsy,ILAE)将SE 定义为持久的痫性发作且可能造成长期损伤的状态:① 强直阵挛发作超过 5 min;② 伴意识障碍的局灶性发作超过10 min;③失神发作超过15 min。
根据有无明显运动症状、意识受损程度及脑电图结果将SE 分为惊厥性癫痫持续状态(Convulsive status epilepticus,CSE)和非惊厥性癫痫持续状态(Non-convulsive status epilepticus,NCSE)。根据SE 的持续时间及对抗惊厥药物的反应,将SE 划分为非难治性癫痫持续状态(Non-refractory status epilepticus,NRSE)、难治性癫痫持续状态(Refractory status epilepticus,RSE)和超级难治性癫痫持续状态(Super-refractory status epilepticus,SRSE)。RSE 是经过足量规范的苯二氮卓类药物和二线抗癫痫发作药物(Anti-seizure medications,ASMs)治疗后仍持续发作,需全身麻醉治疗,具有难治性且预后不良的SE;SRSE 为全身麻醉治疗24 h 后发作仍未终止,或发作已停止但在麻醉剂减停过程中复发的SE。
2 SE 诊断
2.1 SE 的发作分类
对CSE(强直-阵挛、肌阵挛性、部分运动性、强直性、过度运动性SE)的诊断主要依据临床表现,NCSE 的诊断需结合临床表现和脑电图(Electro encephalogram,EEG)综合判断。
2.2 病因诊断
病因是影响SE 预后的主要因素,可分为已知病因(热性惊厥、急性症状性、进展脑病性、慢性症状性)及未知病因(表1),急性症状性病因的SE 患儿更易发展为SRSE,且预后更差。

2.3 SE 儿童诊断性评估建议
对CSE 患儿的快速评估主要依据病史和体格检查。CSE 是危及生命的紧急情况,因此评估和治疗是同时进行的,需及时控制发作同时监测生命体征(包括血压,心率和血氧饱和度),发作治疗中和发作控制后,应及时进行病因评估并尽早开始对因治疗。
2.3.1 内环境稳态评估 检测血糖、电解质、肝肾功能等评估内环境,及时纠正内环境紊乱。
2.3.2 EEG 检查 所有新发SE 发作的儿童均应行EEG 检查,尤其是CSE 发作的患儿。如果SE 临床发作控制后意识状态能迅速恢复到正常,则可接受常规EEG 检查,若不能恢复正常,则建议行长程EEG/视频脑电图(Video electroencephalogram,VEEG)监测。对于怀疑 NCSE 的病例,可疑的NCSE 临床症状或体征持续时间应不少于10 min,需结合EEG(建议VEEG 监测≥24 h)和临床资料诊断。
2.3.3 神经影像学检查 儿童期发病的SE 需进行头颅影像学检查以辅助临床评估和癫痫发作定位,常推荐患儿行头颅核磁共振成像(Magnetic resonance imaging,MRI)检测,但对怀疑颅内出血的SE 患儿推荐进行头颅计算机断层扫描(Computed tomography,CT)检查。
2.3.4 脑脊液检测 在有明确病因的SE 患儿中,急性中枢神经系统感染最常见,当临床怀疑为脑膜炎/脑炎或伴有发热时,尤其是在幼儿(<2 岁)中,应进行腰椎穿刺;对怀疑免疫性脑炎的SE 患儿应行脑脊液/血清免疫学检查。对怀疑颅内感染,但常规检验无法明确病原体的患儿可行脑脊液宏基因组测序等检测协助病原学诊断。
2.3.5 遗传检测 在缺乏明确病因的SE 患儿中,推荐行遗传学检测,特别是有家族史或伴有发育障碍者。
2.3.6 其他检测 根据患儿病史及临床表现酌情选择毒物检测、血尿串联质谱。重症患儿需采用多模态神经评估技术。
3 治疗
3.1 治疗原则
① 尽早治疗,早期快速终止临床惊厥发作和持续性脑电图痫样放电;
② 药物选择恰当,剂量要足、用法合适,疗程序贯连续;
③ 综合治疗,包括生命支持、抗惊厥治疗、病因治疗和处理并发症等;
④ 神经功能评估及康复治疗:尽早神经功能评估,及时开展康复治疗。
3.2 CSE 治疗
3.2.1 院前处理 SE 多数发生于院外,在缺乏静脉通路情况下,院前治疗通常选择黏膜或肌注给药:咪达唑仑(肌注/鼻腔/颊黏膜)或地西泮(直肠)。也可用10% 水合氯醛鼻饲或保留灌肠。
3.2.2 院内治疗 首选一线药物:地西泮或咪达唑仑静脉输注。静脉输注首选药物治疗失败后,可后续二线药物。RSE 期治疗首选咪达唑仑或丙泊酚麻醉治疗。不管难治与否,SE 都要随时准备好二线及三线药物。
初始治疗剂量不足及治疗不及时是SE 发展为RSE 的常见、重要原因,在RSE 患者中存在麻醉药物治疗时间延误是影响治疗效果的重要因素。
因此建立SE处理流程十分重要,本共识推荐CSE 诊疗流程见图1。
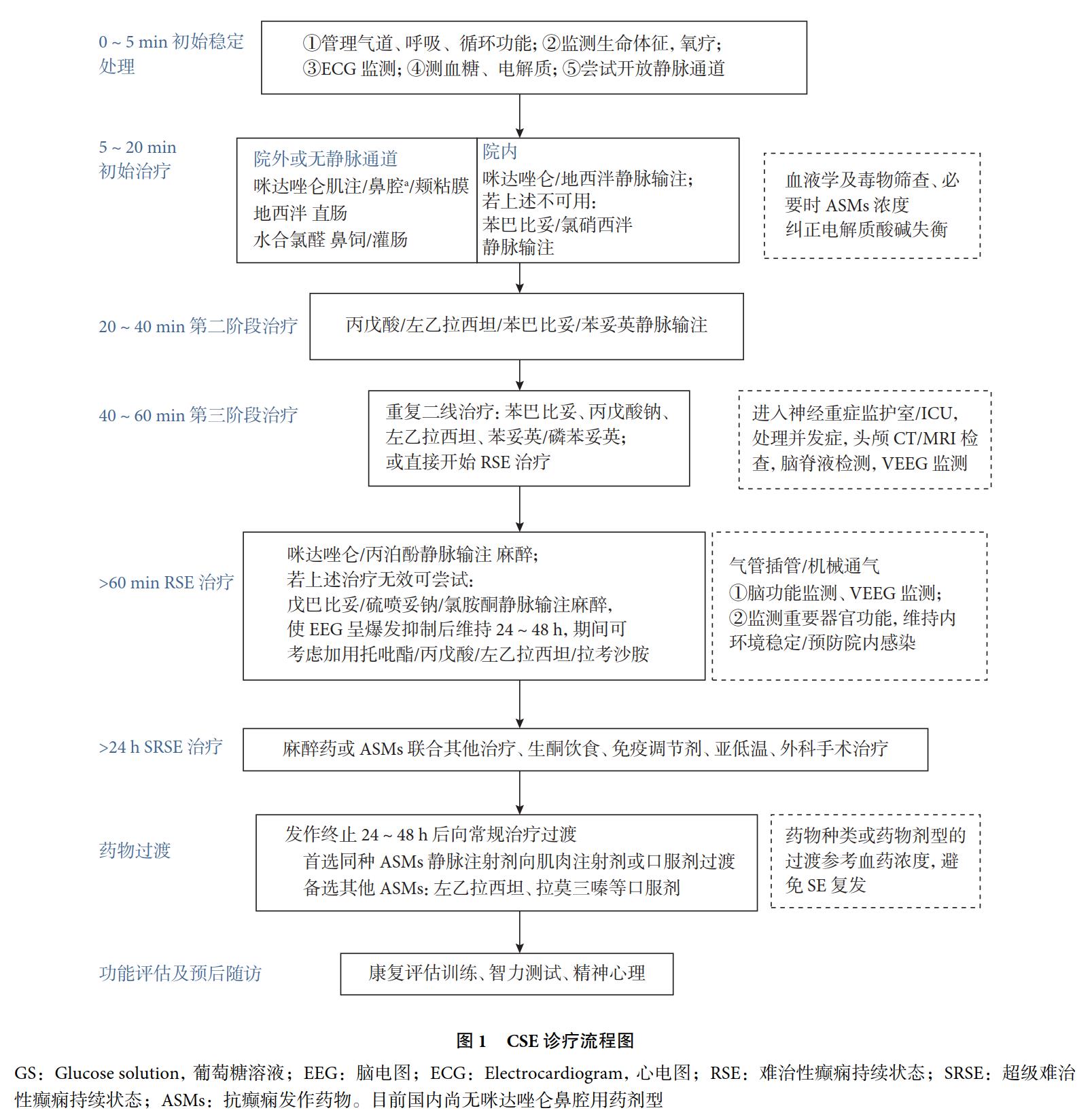
3.2.3 院间转运 缺乏进一步治疗SE 患儿条件的基层医院,按照分级转诊模式转运SE 患儿,转运前需充分评估SE 患儿的生命体征、意识状态以及SE 发作情况, 根据病情配备急救人员、急救药品和抢救设备,转运期间注意维持呼吸及循环功能稳定,必要时给予机械通气等支持治疗,特别注意有无颅内高压的症状及体征,给予对症处理。按就近原则转运,缩短转运时间。
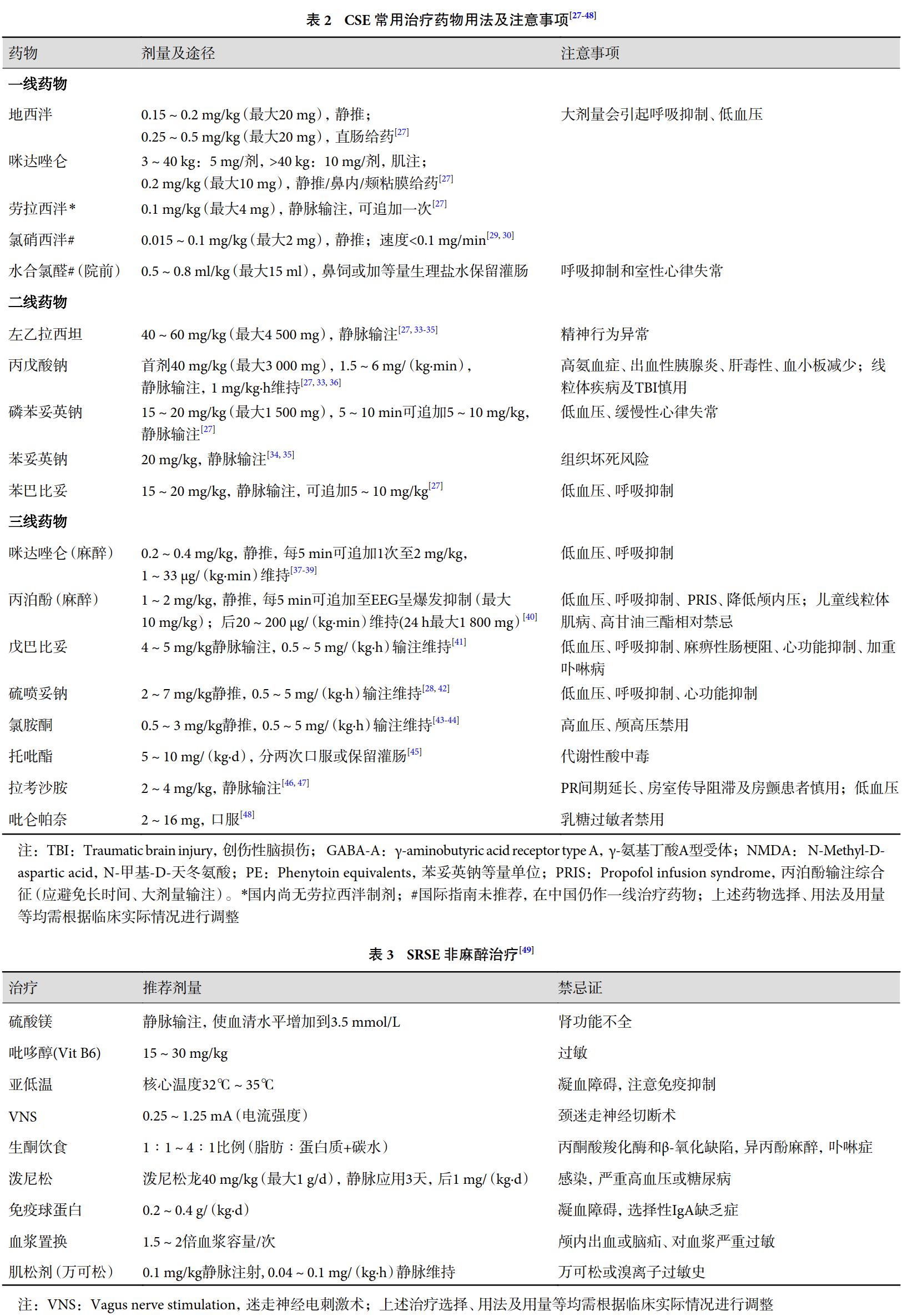
3.2.4 治疗药物选择 表2 中列出了CSE 治疗药物用法及注意事项。
3.2.5 SRSE 治疗 SRSE 可导致严重神经系统后遗症甚至死亡,但其治疗尚处于探索阶段。主要治疗为麻醉药物联合应用 ASMs,可根据患儿病情选择适当的非麻醉治疗手段(表3),主要包括NCSE 的治疗:
目前NCSE 的治疗尚无统一流程,需根据患儿临床表现及EEG 选择个体化治疗方案。
主要处理原则:① 积极寻找病因,进行病因治疗;② 对于有癫痫病因的NCSE 患儿,可临时应用苯二氮卓类药物,并调整口服抗癫痫发作药物的剂量或种类;③ 对于CSE 后NCSE 的危重患儿,治疗原则同CSE,推荐使用麻醉药物(CSE 三线药物)在EEG 监测下进行治疗;④ 对于缺氧后脑损伤NCSE 患儿,尤其伴有低血压者,治疗可相对保守。持续EEG 监测对于NCSE 患者的治疗是必需的。
4 神经功能评估、康复治疗及预后随访
SE 发作控制后应尽早对患儿进行可量化的神经功能、精神心理及康复评估,可用改良Rankin 量表(modified Rankin scale,mRS)、儿童智力测试量表等进行测量,以早期干预并改善患儿预后。
5 小结
SE 是儿童常见的神经系统危重症,临床上应结合SE 患儿的临床表现进行针对性评估,明确病因并指导临床诊疗。对SE 的处理应争分夺秒,宁早勿晚,用药剂量要足,尽早控制。同时应早期开展神经功能评估及康复治疗,以期获得良好预后。
本共识基于现有的 SE 诊疗证据,旨在规范儿童SE 的诊疗决策,本共识不是强制性标准,且有许多需要完善和修订之处,如SE 发作40~60 min 阶段的治疗尚缺乏充足临床证据指导和规范,因此,临床医生在面对具体SE 患儿时,应根据自己的专业知识、临床经验和可利用的医疗资源,选择合理的诊疗方案。
儿童癫痫持续状态协作组专家及相关领域专家(按姓氏笔画顺序排列):
王艺(复旦大学附属儿科医院);尹飞(中南大学湘雅医院);方方(首都医科大学附属北京儿童医院);王华(中国医科大学附属盛京医院);王佶(复旦大学附属儿科医院);王纪文(上海儿童医学中心);王莹(上海儿童医学中心);王怀立(郑州大学第一附属医院);王媛(郑州市儿童医院);尹兆青(云南省德宏州人民医院);王海玉(乌鲁木齐儿童医院);王春雨(哈尔滨市儿童医院);王学峰(重庆医科大学附属第一医院);王晓敏(天津市儿童医院);王惠萍(昆明市儿童医院);卢秀兰(湖南省儿童医院);刘政(山西省儿童医院);许峰(重庆医科大学附属儿童医院);刘心洁(山东大学齐鲁医院);孙若鹏(山东大学齐鲁医院);朱晓东(上海交通大学新华医院);成怡冰(郑州市儿童医院);刘春峰(中国医科大学附属盛京医院);乔莉娜(四川大学华西第二医院);孙素真(河北省儿童医院);汤春辉(云南省第一人民医院);阮毅燕(广西妇幼保健院);汪东(西安市儿童医院);李军(山东大学齐鲁儿童医院);李玲(上海交通大学新华医院);陈倩(首都儿科研究所附属儿童医院);陈艳(遵义医科大学附院/贵州省儿童医院);李莺(苏州大学附属儿童医院);陈育才(上海市儿童医院);杨卫国(深圳市儿童医院);张育才(上海市儿童医院);杨斌(安徽省儿童医院);陆国平(复旦大学附属儿科医院);陈伟明(复旦大学附属儿科医院);陈国兵(厦门大学附属第一医院);李晓华(内蒙古医科大学附属医院);肖群文(昆明医科大学第一附属医院);张玉琴(天津市儿童医院);杨理明(湖南省儿童医院);张芙蓉(华中科技大学同济武汉儿童医院);张晓英(上海交通大学医学院附属第九人民医院);陈曦(乌鲁木齐儿童医院);(李保敏山东大学齐鲁医院);张晨美(浙江大学医学院附属儿童医院);束晓梅(遵义医科大学附院/贵州省儿童医院);吴谨准(厦门大学附属第一医院);肖曙芳(昆明市儿童医院);阿布来提•阿不都哈尔(新疆医科大学第一附属医院);周浩(贵州省人民医院/贵州省妇女儿童医院);郑帼(南京医科大学附属儿童医院);罗强(郑州大学第一附属医院);罗蓉(四川大学华西第二医院);周水珍(复旦大学附属儿科医院);林忠东(温州医科大学附属育英儿童医院);金丹群(安徽省儿童医院);钟建民(江西省儿童医院);姜玉武(北京大学第一医院);胡家胜(华中科技大学同济武汉儿童医院);秦炯(北京大学人民医院);高峰(浙江大学医学院附属儿童医院);高玉兴(山东省立医院);钱素云(首都医科大学附属北京儿童医院);郭予雄(广东省人民医院);黄莉(广州市妇女儿童医疗中心);黄绍平(西安交通大学第二附属医院);黄艳智(长春市儿童医院);韩红(山西省儿童医院);蒋莉(重庆医科大学附属儿童医院);彭镜(中南大学湘雅医院);楚建平(西安市儿童医院);靳有鹏(山东省立医院);雷智贤(海南省妇幼保健院);缪红军(南京医科大学附属儿童医院);廖建湘(深圳市儿童医院);翟琼香(广东省人民医院);潘国权(温州医科大学附属育英儿童医院);霍习敏(河北省儿童医院)
利益冲突声明 所有作者无利益冲突。
参考文献:略
文章来源:癫痫杂志2022年9月第8卷第5期
医疗纠纷律师、医疗事故律师、安徽医疗纠纷律师、合肥医疗纠纷律师、安徽医疗事故律师、合肥医疗事故律师、医药健康律师、安徽医疗律师、合肥医疗律师、陈俊福律师


